RESUMEN
Introducción: En el abordaje diagnóstico de las Neoplasias Mieloproliferativas Crónicas es imprescindible el estudio de la médula ósea, que incluye la biopsia y el aspirado, debido a que ambos métodos diagnósticos son complementarios. El objetivo fue determinar la concordancia existente entre la biopsia y la citología de médula ósea en el diagnóstico de los diversos tipos de Neoplasias Mieloproliferativas Crónicas. Material y método: El presente estudio es descriptivo, de corte transversal, realizado en el Hospital Escuela Manolo Morales Peralta entre enero del 2016 y diciembre del 2018. Se seleccionó por conveniencia una muestra de 30 biopsias para definir los hallazgos citológicos y morfológicos que favorecieron el diagnóstico y su relación. Resultados y discusión: De las 30 biopsias diagnosticadas se observó una concordancia positiva global del 73.33%, la distribución de cada una de las características evaluadas como grupos etarios, su clínica y parámetros de laboratorios son congruentes con los descrito para la mayoría de estos procesos patológicos. La mayor tasa de concordancia durante el abordaje diagnóstico fue en Leucemia Mieloide Crónica (LCM) con 90%, Policitemia vera 75% y Trombocitemia Esencial 50% y no hubo concordancia con la Mileofibrosis. Conclusión: Se identificó una buena concordancia entre la biopsia y el aspirado de médula ósea en el diagnóstico de Neoplasias Mieloproliferativas Crónicas.
Palabras Clave:
Neoplasias Mieloproliferativas Crónicas, biopsia de médula ósea, aspirado de médula ósea, concordancia.
ABSTRACT
Introduction: In the diagnostic approach to Chronic myeloproliferative neoplasms, the study of the bone marrow, which includes biopsy and aspiration, is essential because both diagnostic methods are complementary. The objective of the study was to determine the existing concordance between bone marrow biopsy and cytology in the diagnosis of the different types of Chronic Myeloproliferative Neoplasms. Material and method: This is a descriptive, cross-sectional study carried out at the Manolo Morales Peralta Teaching Hospital between January 2016 and December 2018. A sample of 30 biopsies was selected by convenience to define the cytological and morphological findings that favored the diagnosis and their relationship. Results and discussion: Of the 30 diagnosed biopsies, an overall positive concordance of 73.33% was observed. The distribution of each of the characteristics evaluated, such as age groups, clinical features, and laboratory parameters, are consistent with those described for most of these pathological processes. The highest concordance rate during the diagnostic approach was in Chronic myeloid leukemia (CML) at 90%, Polycythemia vera at 75%, and Essential thrombocythemia at 50%. There was no concordance with Myelofibrosis. Conclusion: Good concordance was identified between biopsy and bone marrow aspirate in the diagnosis of chronic myeloproliferative neoplasms.
Key Words:
Chronic myeloproliferative neoplasms, bone marrow biopsy, bone marrow aspirate, concordance.
INTRODUCCIÓN
De acuerdo con lo descrito por la Organización Mundial de la Salud (OMS) en 2008, se define como Neoplasias Mieloproliferativas Crónicas a un grupo variado de procesos patológicos de origen clonal a partir de la célula madre hematopoyética, siendo la población celular predominante de estirpe mieloide1,2.
Las neoplasias que forman parte de este grupo son las siguientes: Leucemia Mieloide Crónica positiva para BCR-ABL1, Leucemia Crónica con neutrofilia, Policitemia vera, Mielofibrosis primaria (prefibróticas y fibrótica), Trombocitemia Esencial, Leucemia eosinofílica NOS y Neoplasia Mieloproliferativa inclasificable2,3. Para el diagnóstico de estas patologías se han considerado criterios clínicos, histológicos, citológicos, además de otros métodos complementarios como la biología molecular y la citogenética1,2.
En la biopsia de médula ósea se deben considerar las siguientes características: celularidad, maduración y distribución espacial de cada célula hematopoyética en la región intertrabecular, así como distribución de blastos, grado de fibrosis y hemosiderosis1 . Para una adecuada evaluación histológica es importante que la longitud de la médula ósea sea mayor a 1.5 cm. La citología se obtiene a través del aspirado realizado durante la toma de la biopsia de médula ósea; éste proporciona información numérica y hallazgos citológicos de la población celular presente. Ambos, la biopsia de médula ósea y el aspirado se consideran complementarios en el abordaje de las neoplasias mieloproliferativas4.
Con la llegada de nuevas tecnologías como la citometría de flujo, inmunohistoquímica (IHC) y técnicas moleculares de análisis combinados, se ha logrado una mayor precisión del diagnóstico en algunos casos desafiantes5 . En nuestro medio no poseemos todos los métodos diagnósticos para la confirmación de la presunta neoplasia, por lo cual adquiere relevancia el análisis de la histología y la citología de médula ósea con el objeto de aportar las características arquitecturales y citológicas que soporten algunos de estos criterios.
En otro contexto, se puede experimentar dificultades diagnósticas cuando hacemos el análisis de ambos estudios, ya que puede existir superposición clínica y cito histológica, de ahí la importancia de realizar tal comparación. Mediante este estudio se pretende determinar la concordancia existente entre la biopsia y la citología en los diversos tipos de Neoplasias Mieloproliferativas Crónicas diagnosticadas en el Hospital Escuela Manolo Morales Peralta en un período de dos años.
MATERIAL Y MÉTODO
El estudio es de tipo descriptivo, retrospectivo, de corte transversal, realizado en el Hospital Escuela Manolo Morales Peralta entre enero del 2016 y diciembre del 2018.
El universo fueron 100 biopsias de médula ósea con diagnóstico de Neoplasias Mieloproliferativas Crónicas. La muestra fue de 30 biopsias y citologías, éstas se seleccionaron por conveniencia a partir del diagnóstico morfológico y citológico completo en cada una, posteriormente se realizó revisión de los expedientes clínicos para la identificación de las otras variables a estudio. Ambos especímenes de médula ósea fueron tomados por el hematólogo a través de la misma técnica; las biopsias de médula ósea se fijaron con formalina y fueron transportadas al laboratorio de patología donde se procesaron con la técnica de parafina y diagnosticados por el equipo de patología, en cambio las citologías se colorearon con Giemsa y fueron analizadas por el hematólogo.
Para la recolección de la información se llenó una ficha estructurada con preguntas abiertas y cerradas, en ella se plasmaron los datos obtenidos del expediente clínico y de los reportes de ambas biopsias de acuerdo con las variables establecidas y según los objetivos específicos de la investigación.
RESULTADOS
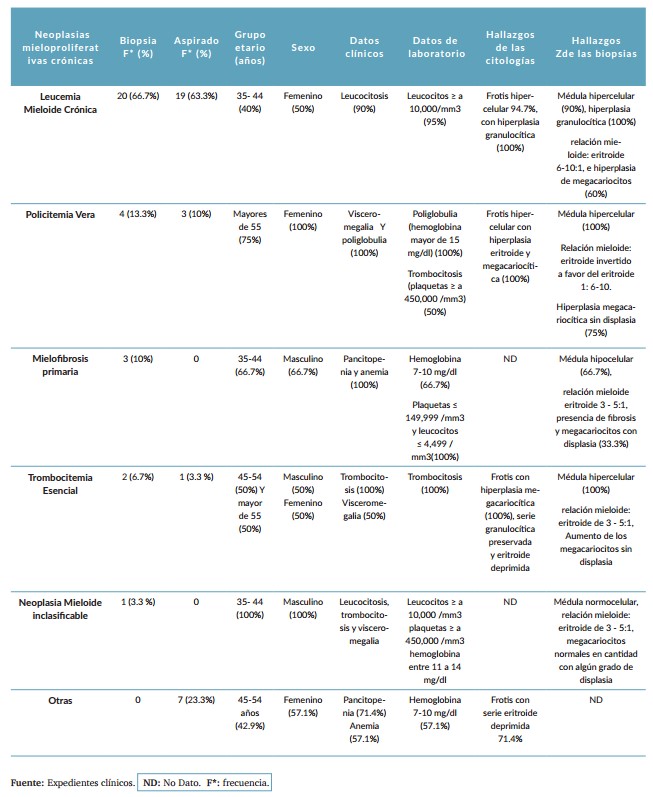
Los resultados de las características epidemiológicas, clínicas, paraclínicas, citológicas y morfológicas de la médula ósea en las Neoplasias Mieloproliferativas Crónicas (NMP) están presentados en la (Tabla 1).
Tabla1. Características epidemiológicas, clínicas, paraclínicas, citológicas y morfológicas de la médula ósea en las Neoplasias Mieloproliferativas Crónicas (NMP).
DISCUSIÓN DE RESULTADOS
La biopsia y el aspirado de médula ósea constituyen herramientas complementarias6,7 en el diagnóstico de las neoplasias hematológicas y en este caso son de vital importancia puesto que aún no poseemos métodos diagnósticos moleculares complementarios para su confirmación. De las Neoplasias Mieloproliferativas Crónicas diagnosticadas en el Hospital Escuela Manolo Morales Peralta por biopsia, la Leucemia Mieloide Crónica (LMC) es la más frecuente con el 66.7%, al igual que en un estudio comparativo sobre leucemias8 , donde la categoría neoplásica más común fue la LMC con un 60%. En orden de frecuencia las siguientes neoplasias diagnosticadas a través de la biopsia de médula ósea fueron Policitemia vera 13.3%, Mileofibrosis primaria 10%, Trombocitemia Esencial 6.7%, y el 3.3% fue establecido como neoplasia mieloproliferativa inclasificable (tabla 1).
Al comparar el diagnóstico citológico y de la biopsia se encontró una concordancia moderada global del 73.33%. Estos hallazgos son ligeramente superiores a los descritos por quienes observaron una correlación positiva global del 61.25% cuando evaluaron los aspirados de médula ósea de 160 pacientes para el diagnóstico de procesos no neoplásicos y neoplásicos con compromiso medular6 . Con respecto a los tipos de neoplasias, se observó en el presente estudio que la mayor tasa de concordancia positiva fue en LMC con 90%, Policitemia vera 75% y trombocitemia Esencial 50%, resultados que se relacionan de forma variable con el estudio anteriormente citado6 , quienes argumentan que en el caso de las neoplasias hematológicas la correlación fue positiva con un 62.5% para las leucemias y un 100% en Trombocitemia Esencial.
La LMC se encuentra asociada a una anomalía cromosómica del Cromosoma Filadelfia (BCR-ABL1), que se forma como consecuencia de una traslocación de los brazos largos de los cromosomas 9 y 22, este oncogén codifica para una proteína citoplasmática con actividad tirosin kinasa que promueve la proliferación celular, resistencia a la apoptosis y anomalías en la adhesión de las células neoplásicas1,9,10.
En el aspirado y biopsia de médula ósea, la mayoría de los casos de LMC diagnosticados se encontraron en los grupos etarios de 35 a 44 años y en mayores de 55 años, predominando en el sexo femenino con un 55%. En general la evidencia científica muestra que todos los grupos etarios se pueden ver afectados por la LMC, sin embargo, la edad de estos pacientes oscila entre la quinta y sexta década, también se menciona un ligero predominio en el sexo masculino1,11. El 40% de los casos del presente estudio pertenecían al grupo etario de 35 a 44 años, en este grupo se incluyen aquellos pacientes que entran en la categoría de adultos jóvenes, es relevante mencionar este dato dado que en los grupos de adolescentes y adultos jóvenes la enfermedad puede cursar de forma más agresiva y con menores tasas de respuesta al tratamiento en comparación a la población adulta12.
La clínica y los resultados de laboratorio más relevante fueron: leucocitosis mayor o igual a 10,000 / mm3 , visceromegalia y trombocitosis, correspondiéndose con las características observadas en el aspirado y biopsia donde se describe médula ósea hipercelular, relación mieloide: eritroide 6-10:1 y mayor de 10:1, con predominio de la serie granulocítica sobre todo de sus formas maduras (neutrófilos, bandas, metamielocitos) en el 100% de los casos, también se reporta hiperplasia de los megacariocitos en un 75% con y sin displasia, (tabla 1). Estos cambios son propios de una LMC en fase crónica, que representa del 90 al 95% de todos los casos descritos en la literatura. La LMC se clasifica en tres fases: crónica, acelerada y blástica1,10. Según describen estos mismos autores el 50% de los pacientes son asintomáticos y las alteraciones en los valores de los parámetros de laboratorio son encontrados de forma incidental, sin embargo, cuando los síntomas están presentes se relacionan con anemia y esplenomegalia, ésta es la forma más frecuente de visceromegalia en un 20 a 40%, la hepatomegalia suele ser menor del 10%.
En relación con la clínica y paraclínicos de los casos con diagnósticos de Policitemia Vera, los rasgos constantes fueron poliglobulia, visceromegalia y trombocitosis mayor o igual a 450,000/mm3 , vinculándose éstos con los hallazgos observados citológica y morfológicamente, como una médula ósea con hiperplasia de la serie eritroide y megacariocítica y en algunos casos panmielosis. La policitemia Vera es una Neoplasia Mieloproliferativa caracterizada por la producción aumentada de eritrocitos y secundariamente de leucocitos y plaquetas, lo que se asocia a los clásicos hallazgos que la definen: eritrocitosis y trombocitosis que pueden inducir un aumento en la viscosidad sanguínea y el riesgo de trombos. Los cambios descritos se asocian en el 90% con una mutación de un gen llamado Janus quinasa (JAK2), éste influye en la generación de un defecto de señalización que finalmente conduce a proliferación descontrolada de una línea celular anormal. De igual manera la misma mutación se encuentra presente en el 50 a 60% de los pacientes con mileofibrosis primaria y el 50% de aquellos con Trombocitemia Esencial. Los cambios de la médula ósea coinciden con los encontrados en este estudio, en el aspirado con un aumento de la serie eritropoyética, pero con variable aumento de los granulocitos y megacariocitos, y en la biopsia una médula hipercelular para la edad del paciente, con aumento de los tres linajes, pero de predominio eritroide, con la presencia de megacariocitos hipolobulados e hiperlobulados que varían de tamaño de pequeños a grandes1,13.
En la Trombocitemia Esencial al igual que en Policitemia vera, los grupos etarios correspondieron con los de la cuarta y quinta década, en la clínica la trombocitosis y visceromegalia fueron las presentaciones más relevantes. Este dato también lo describen las revisiones consultadas, donde ambas enfermedades pueden cursar con trombocitosis y visceromegalia al igual que con la mutación del JAK2. Sin embargo, pueden experimentar otras mutaciones genéticas menos frecuentes en genes CALR y MPL con algunas repercusiones en el riesgo de progresión a fibrosis y trombosis1,14.
En el caso de Mileofibrosis primaria no se observó concordancia debido a que la misma fibrosis que forma parte de este proceso es la causa de los aspirados secos8 . Al examinar la utilidad simultánea del aspirado y la biopsia de médula ósea en la práctica hematológica rutinaria se encontró que la concordancia fue insignificante en el diagnóstico de esta entidad.
Según la Organización Mundial de la Salud (OMS), las Neoplasias Mieloproliferativas Crónicas como: Policitemia Vera, Trombocitemia Esencial, y Mileofibrosis Primaria y Mielofibrosis primaria prefibróticas, forman parte del grupo de neoplasias mieloides malignas negativas para mutaciones BCR ABL1 y portadoras de mutaciones para genes como el JAK2, CARL y MPL14. Esta definición nos ayuda a comprender porque comparten algunas características microscópicas y citológicas relevantes para el pronóstico y la predicción de la respuesta al tratamiento.
CONCLUSIONES
En este estudio se encontró una concordancia del 73.33% entre el aspirado y la biopsia de médula ósea en los diagnósticos de las Neoplasias Mieloproliferativas Crónicas, especialmente en la LMC y variable en Policitemia Vera y Trombocitemia Esencial. Todas las neoplasias mieloproliferativas estudiadas se comportaron epidemiológica, clínica, morfológica y citológicamente como está descrito en las revisiones consultadas.
REFERENCIAS BIBLIOGRÁFICAS
- Tovar-Bobadilla JL, Ortiz-Hidalgo C. Utilidad de la biopsia de Médula Ósea (MO) en el diagnóstico de las Neoplasias Mieloproliferativas (NMP). Gac Med Mex. 2016;152(3):407-418.
- Organización Mundial de la Salud (OMS). WHO Classification of Tumours of Haematopoietic and Lymphoid Tissues. Cours Albert Thomas, Lyon Cedex, France: International Agency for Research on Cancer (IARC) 2017.
- Areces LA, Labrada PL, Sarmiento MIM, et al. Caracterización de los pacientes con neoplasias mieloproliferativas crónicas en San Cristóbal. Revista16 de abril. 2020; 59(276):1-6.
- Beléndez C, Cela E, y Galarón P. Punción aspiración de médula ósea. An Pediatr Contin, 2007;5(1):52-4 5.
- Union for International Cancer Control. Chronic myelogenous leukemia. Review of Cancer Medicines on the WHO List of Essential Medicines. 2014. 1-9.
- Toi PCh, Varghese RG, Rai R. Comparative evaluation of simultaneous bone marrow aspiration and bone marrow biopsy: an institutional experience. Indian J Hematol Blood Transfus. Jun;26(2):41-4. doi: 10.1007/s12288-010-0010-x. Epub 2010 Oct 6. PMID: 21629634; PMCID: PMC3002064.
- Tripathy S, y Dudani S. Comparative Evaluation of Simultaneous Bone Marrow Aspiration and Trephine Biopsy–Experience from Routine Hematology Practice. Indian Journal of Clinical Practice. Oct 2013. 24(5): 446-450.
- Garg S, y Khushnood M. Comparative analysis between bone marrow aspiration cytology and bone marrow biopsy examination in diagnosis of leukemic patients. Int Int J Med Sci educ, Jan-March 2017;4(1):1-7.
- Morales C, Torres CV, Valencia ZJ, Ribón G, Manrique H R. Leucemia Mieloide Crónica: diagnóstico y tratamiento. CES Med. [Internet]. 2010 Jan. 24(1): 97-108. Available from: http://www.scielo.org. co/scielo.php?script=sci_arttext&pid=S0120-87052010000100010&lng=en.
- Jabbour E, Kantarjian H. Chronic myeloid leukemia: 2022 update on diagnosis, therapy, and monitoring. Am J Hematol. 2022 Sep;97(9):1236-1256. doi:10.1002/ajh.26642. Epub 2022 Jul 6. PMID: 35751859.
- Höglund M, Sandin F, Simonsson B. Epidemiology of chronic myeloid leukaemia: an update. Ann Hematol. 2015 Apr; 94 Suppl 2: 241-7. doi: 10.1007/s00277-015-2314-2. Epub 2015 Mar 27. PMID: 25814090.
- Pagani M, Moiraghi B. Leucemia Mieloide Crónica en adolescentes y adultos jóvenes: desafío terapéutico en la era de la terapia blanco-molecular. RH [Internet]. 31 de diciembre de 2019. 23(3):41-50. Disponible en: https://revistahematologia.com.ar/index.php/Revista/article/view/186
- Lu X, Chang R. Polycythemia Vera. 2023 Apr 24. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan–. PMID: 32491592.
- Tefferi A., Barbui T. Polycythemia vera and essential thrombocythemia: 2017 update on diagnosis, risk-stratification, and management. Am J Hematol. 2017 Jan; 92(1):94108. doi: 10.1002/ajh.24607. PMID: 27991718.
 .
.